안녕하세요 🙂
오늘은 족저근막염을 “단순 염증”이 아니라 부하-조직 적응 실패(퇴행성 변화 포함) 관점에서 정리해볼게요. 감별 포인트, 진찰 팁, 단계별 치료 선택까지 한 번에 설명드리겠습니다.

1) 족저근막염은 왜 ‘첫 발 통증’이 특징일까?
전형적인 족저근막염은 내측 종골 결절(medial calcaneal tubercle) 부위 통증 + 첫 발 디딜 때 통증(first-step pain)이 핵심입니다.
밤사이 짧아진(혹은 긴장도가 올라간) 조직이 첫 부하에서 다시 늘어나며 통증이 튀는 패턴이 설명됩니다.

또 중요한 포인트: 만성 족저근막염은 조직검사에서 “전형적 염증”보다 퇴행성 변화(섬유화/기질 변화)가 언급되는 경우가 많아, 단순 소염 접근만으론 한계가 생깁니다.
2) 진찰에서 바로 써먹는 체크리스트 5개
족저근막염 의심 시, 아래 5개만 챙겨도 진단이 빨라집니다.
압통점: 내측 종골 결절/근막 기시부 국소 압통
Windlass test: 엄지발가락 배굴 시 통증 재현(근막 긴장 증가)
발목 배굴 제한: 비복근-가자미근 타이트(아킬레스-족저근막 연동)
부하 변화: 오래 서기/달리기/체중 증가/딱딱한 신발 이후 악화
보행 패턴: 과회내(pronation)·아치 저하, 걸을 때 발바닥이 당기고 뻣뻣, 종아리가 짧아진 느낌
왜 “타이트”해지냐(족저근막염에서 중요한 이유)
족저근막은 아치(종아치)를 지지하는 ‘띠’고, 종아리-아킬레스-발바닥 라인이 기능적으로 이어져 있어요.
그래서 비복근/가자미근이 타이트 → 발목 배굴이 제한 → 보행 시 발바닥에 당김(근막 장력) 증가 → 통증 유발/지속 이런 흐름이 흔합니다.
집에서 바로 확인하는 2가지 자가 테스트
벽 밀기 종아리 스트레칭 자세에서
무릎 펴고(비복근) / 무릎 굽혀서(가자미근) 해봤을 때
한쪽이 유독 당기고 발목이 덜 꺾이면 “타이트” 가능성↑
Windlass 느낌 체크
앉아서 엄지발가락을 위로 젖힐 때
발바닥 아치 쪽이 팽팽하거나 통증이 재현되면 근막 장력 관련 가능성↑
그럼 “타이트한 느낌”이 있으면 무조건 족저근막염?
꼭 그렇진 않아요.
중앙 뒤꿈치가 말랑한 부위가 아프고 딱딱한 바닥에서 심하면 → 지방패드 통증 쪽 저림/찌릿한 신경 증상이 동반되면 → 족근관 증후군 등도 고려
운동량 급증 후 점점 더 아프고 뼈를 누르면 아프면 → 종골 피로골절 감별
3) “이건 족저근막염이 아닐 수도” 감별
발뒤꿈치 통증이라고 다 족저근막염은 아니죠. 특히 아래는 꼭 걸러주세요.
종골 피로골절: 점프/러닝 증가 후, 압통이 더 “뼈”에 가깝고 점점 악화
지방패드 통증(heel fat pad): 중앙부 통증, 단단한 바닥에서 심함
족근관증후군: 저림/감각이상 동반, Tinel sign
염증성 관절병증: 양측성, 조조강직, 다른 관절 증상
근막 파열: 급성 ‘뚝’ 느낌 + 멍/부종(주사 병력도 체크)
4) 치료는 ‘단계적으로’: 0~6주, 6~12주, 3개월 이후
2023년 개정 Heel Pain–Plantar Fasciitis 임상진료지침은 비수술 치료를 “강하게 권고되는” 축으로 정리합니다(스트레칭, 매뉴얼 테라피, 테이핑, 보조기 등).
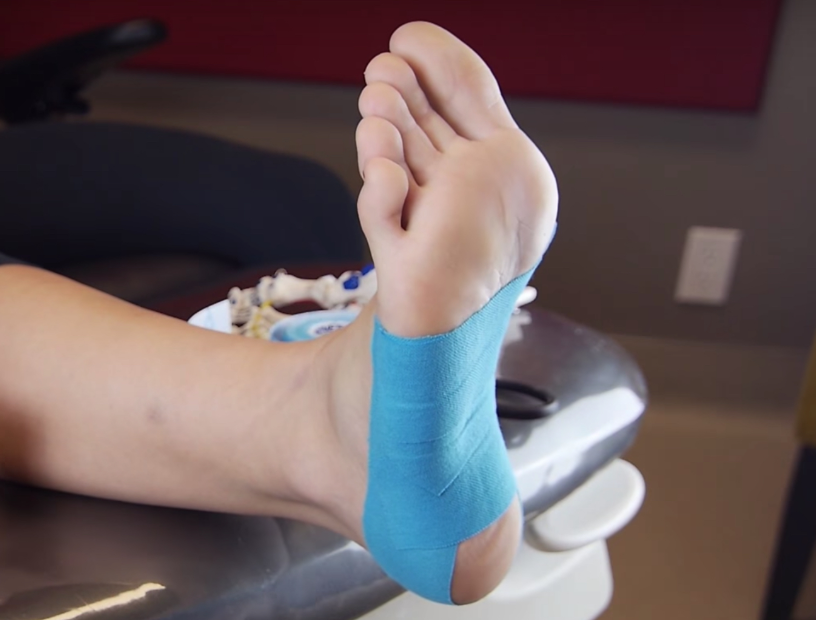
A. 0~6주: 통증을 줄이되 “부하 조절 + 스트레칭”을 기본으로
부하 조절: 오래 서기/딱딱한 바닥/러닝을 “완전 금지”가 아니라 통증 허용 범위 내 조절
족저근막 스트레칭 + 종아리 스트레칭(하루 여러 번, 짧게 자주)
테이핑(예: Low-Dye, 발바닥 테이핑 기법): 단기 통증 조절에 유용
신발: 쿠션+아치 지지, 맨발 보행 줄이기
B. 6~12주: “지속 통증”이면 보조요법을 조합
야간부목(night splint): 아침 첫 발 통증이 강한 환자에서 고려
깔창(foot orthoses): 단기~중기 통증 완화에 도움
매뉴얼 테라피(관절/연부조직): 발목/족부 가동성 제한이 뚜렷할 때
(기관별로) 저출력 레이저가 단기 통증 감소 목적으로 권고 등급이 언급됩니다.
C. 3개월 이후(난치): 체외충격파·주사치료를 “적응증 기반”으로
체외충격파(ESWT): 만성/난치 족저근막염에서 옵션으로 널리 사용됩니다.
스테로이드 주사: 단기 통증 완화는 기대할 수 있으나, 반복 주사에서는 근막 파열·지방패드 위축 같은 합병증 이슈가 있어 “횟수·부위·초음파 가이드”를 신중히 봅니다.
PRP(Platelet-Rich Plasma, 혈소판 풍부 혈장): 본인 피를 채혈 → 원심분리 → 혈소판이 많은 층(PRP)을 뽑아 → 병변 부위에 주사. 혈소판에는 조직 회복과 관련된 성장인자가 많아서, “염증만 누르는” 것보다 조직 회복을 유도한다는 컨셉. 만성 족저근막염에서 스테로이드 대비 중기 결과가 더 낫다는 보고들이 있어(연구/메타분석 다수), “장기 관점”의 대안으로 상담이 늘고 있습니다.
5) 환자 교육에서 제일 효과 좋은 “한 문장”
족저근막염은 “염증만 빼면 끝”이 아니라 "발바닥 조직이 버틸 수 있는 수준으로 부하를 조절하고, 종아리-발목-발바닥의 긴장 균형을 다시 맞추는 과정입니다"라고 설명해주세요.
식단·생활 팁
체중 증가가 동반된 경우: 통증-활동저하-체중증가 악순환을 끊어야 예후가 좋아집니다.
식단은 “특별식”보다 야식/당음료 빈도 줄이기 + 단백질/채소 고정이 실천성이 높아요.
집에서는 딱딱한 슬리퍼/맨발을 피하고, 아침 첫 발 전에 발가락 당기기 스트레칭 30초×3만 해도 체감이 큽니다.
Q&A (진료실에서 자주 받는 질문)
Q1. X-ray에 ‘골극(heel spur)’이 보이면 그게 원인인가요?
A. 골극은 동반 소견으로 보일 수 있지만, 통증의 전부를 설명하진 않습니다. 임상적으로는 압통 위치·첫 발 통증 패턴·기능 제한이 더 중요합니다.
Q2. 스트레칭은 뭘 제일 먼저 시키면 좋나요?
A. 지침에서도 족저근막 스트레칭 + 비복근/아킬레스 스트레칭이 핵심 축으로 반복 등장합니다. “길게 한 번”보다 짧게 자주가 성공률이 높습니다.
Q3. 주사치료는 언제 권하나요?
A. 보존치료를 충분히 했는데도 일상 기능이 무너질 때 논의합니다. 다만 스테로이드는 단기효과-반복합병증 이슈가 있어 횟수 제한, 초음파 가이드 고려가 포인트입니다.
Q4. 체외충격파는 근거가 있나요?
A. 만성/난치 족저근막염에서 흔히 선택되며, NICE(영국 국립 보건·임상 우수성 평가기관)에서도 시술 방식과 사용 맥락을 설명합니다(기관 프로토콜에 따라 적용).
정리하자면,
족저근막염은 전형적으로 첫 발 디딜 때 심한 발뒤꿈치 통증과 기시부 압통으로 시작하고, 만성화되면 "염증"만으로 설명하기 어려운 조직 변화가 섞입니다.
치료는 부하 조절+족저근막욤 스트레칭/종아리 스트레칭을 기반으로, 필요시 테이핑 깔창, 야간부목, 난치에서는 체외충격파(ESWT), 주사치료(합병증 고려)로 치료를 단계별로 합니다.
'똑똑한 의료진 되기' 카테고리의 다른 글
| Cardioversion(심율동전환) 실전 정리: 동기화 전기충격 에너지 선택부터 항응고 3주·4주, TEE(경식도심초음파)까지 (1) | 2025.12.26 |
|---|---|
| PICC와 C-line(중심정맥관) 뭐가 달라? 적응증·합병증·팁 위치 핵심 요약 (0) | 2025.12.23 |
| 경구혈당제 종류와 차이점 총정리: 메트포르민부터 SGLT2, DPP-4까지 어떻게 골라야 할까? (0) | 2025.12.21 |
| DIC (0) | 2020.01.08 |
| 칼슘채널차단제(CCB) (0) | 2020.01.05 |



